Aambeien
Hemorroïden (aambeien) zijn de zwellichamen van het anale kanaal. Aambei weefsel is nodig voor het ophouden van winden en ontlasting (continentie). Aambeiweefsel bestaat uit een soort kussentjes die zijn gevuld met bloedvaatjes en tegen elkaar aanduwen. Er kan in dit aambeiweefsel een verzakking of spatader ontstaan waarbij dan aambeien ontstaan die juist klachten geven. Dit soort aambeien kunnen binnen de kringspier of buiten de kringspier ontstaan.
Afdeling
U kunt hiervoor terecht bij
Informatie
Oorzaken aambeien
- Na zwangerschap
- Bindweefselziekten
- Chronisch persen
Verschijnselen
- Aambeien zijn niet pijnlijk, alleen als ze getromboseerd raken (stollen met bloed)
- Bloedverlies
- Jeuk als gevolg van zeer kleine hoeveelheden ontlastingsverlies
- Gevoel van “iets dat naar buiten hangt”
We onderscheiden verschillende stadia van aambeien:
- Graad I: de aambeien puilen uit in het anale kanaal aan de binnenkant. Dit zie je zelf niet en de arts ook niet, tenzij hij of zij met een speciaal instrument in de anus kan kijken.
- Graad II: de aambeien puilen uit tijdens het poepen maar herstellen zich daarna spontaan.
- Graad III: de aambeien blijven uitpuilen en de zwelling moet je zelf terugduwen.
- Graad IV: de aambeien puilen continue uit naar buiten en zijn niet meer terug te duwen.
Bij graad III of IV aambeien kan een aambei knel komen te zitten en dan stolt het bloed dat er in zit op. Deze aambei is vaak bedekt door de huid en heeft als verschijnselen: pijn, zwelling, is vaak boonvormig en blauw doorschemerend. Dit wordt een getromboseerde aambei genoemd.
Onderzoeken
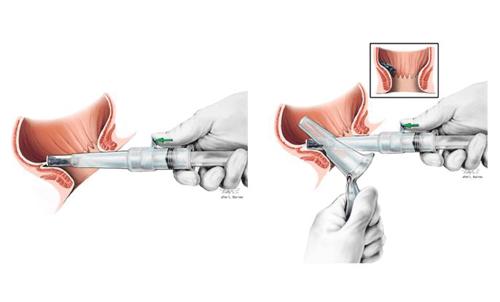
Hemorroïden of aambeien worden geconstateerd tijdens inspectie van de anus in rust en onder spanning. Daarnaast kan een proctoscopie gedaan worden. Hierbij wordt met een buis die aangesloten is op een lichtkabel in de anus gekeken (zie de afbeelding hieronder).

Met een proctoscopie kan de chirurg de locatie van de zwelling zien en direct een behandeling uitvoeren. Als u boven de 50 jaar bent en er is sprake van bloedverlies, zal vaak ook een extra onderzoek van de dikke darm worden gedaan om een poliep of gezwel als oorzaak uit te sluiten.
Behandeling
- Graad I aambeien: alleen bij verschijnselen. Behandeling bestaat uit een speciaal dieet en zo nodig scleroseren. Zie uitleg over scleroseren hieronder.
- Graad II aambeien: scleroseren of rubber band ligatie (RBL).
- Graad III/IV aambeien: afhankelijk van de ernst/hoeveelheid aambeien bestaat de behandeling uit scleroseren, een RBL of een chirurgische hemorroïdectomie of – pexie (verwijderen of verkleinen hoeveelheid aambeiweefsel) of een laser behandeling (LHP).
Scleroseren (poliklinisch, geen narcose nodig)
Hierbij wordt op de plek van het aambeiweefsel een vloeistof ingespoten die er voor zorgt dat de bloedvoorziening van de aambei stopt. Dit is een pijnloze methode met bij graad I-II aambeien zeer goede resultaten.
- Voordeel: poliklinisch, in principe pijnloos.
- Nadeel: soms meerdere behandelingen nodig.
- Kans op genezing: > 90%.
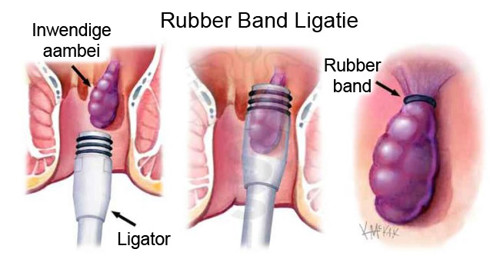
Rubber band ligatie (RBL) (poliklinisch, geen narcose nodig)
Hierbij wordt het aambeiweefsel op pijnloze wijze ingezogen en met een elastiekje afgekneld. Hierdoor sterft het aambeiweefsel af en wordt het op een gegeven moment uitgepoept. Er ontstaat verlittekening en hierdoor verdwijnt een deel van het uitzakkende weefsel.
- Voordeel: poliklinisch, in principe pijnloos.
- Nadeel: soms meerdere behandelingen nodig.
- Mogelijke risico’s zijn: voorbijgaande kortdurende pijn en bloedverlies. Incontinentie treedt vrijwel nooit op.
- Uiteindelijke kans op genezing bij graad I-II: > 90%.
- Uiteindelijke kans op genezing bij graad III-IV: < 50%.
LHP (Laser Hemorroido Plasty / Laser behandeling)
Als de elastiekjes en/of de injecties onvoldoende helpen, dan moest voorheen overgegaan worden tot het wegsnijden van de aambeien. Dat is een grote operatie met kans op incontinentieklachten. Gelukkig is er nu een alternatief: de laser behandeling van de aambeien. Bij deze ingreep worden de aambeien onder een roesje behandeld met laser therapie, zodat ze gaan verschrompelen.

- Voordeel: kleine wonden, weinig pijn of bloedverlies na afloop, krachtiger effect dan elastiekjes of injecties, geen kans op incontinentie
- Nadeel: moet onder een roesje plaatsvinden, soms tweede behandeling nodig
- Mogelijke risico’s zijn: zwelling na de ingreep
- Uiteindelijke kans op genezing bij alle graden: ca. 80%
Hemorroïdectomie (verwijderen van aambeiweefsel)
Hierbij wordt tijdens een operatie met een ruggenprik of narcose het aambeiweefsel weggesneden. Er ontstaat hierbij een wond die verlittekent. Deze operatie wordt meestal bij graad III-IV aambeien uitgevoerd of bij onvoldoende resultaat van de RBL.
- Voordeel: een complete verwijdering van het aambeiweefsel, lage kans op nieuwe aambeien.
- Nadeel: pijn na de operatie en kans op wondgenezingsstoornis en incontinentie.
- Kans op genezing > 70%.
Behandeling van de opgestolde aambei
Altijd wordt eerst geprobeerd met pijnstillende zalf de pijn te verzachten. Zo nodig kan met een klein sneetje het stolsel verwijderd worden. In tweede instantie zal het aambeiweefsel behandeld moeten worden om het terugkeren van de klachten te voorkomen.
Contact
Heeft u vragen of wilt u een afspraak maken? Neem dan contact op met de afdeling Chirurgie via 036 868 87 01.
